ATENÇÃO: o conteúdo a seguir foi desenvolvido para profissionais e estudantes da área da saúde. Não deve ser utilizado como fonte de consultas por pessoas leigas.
Os primeiros casos da febre maculosa no Brasil datam de 1929 no estado de São Paulo. A preocupação com a febre maculosa cresceu nos últimos anos, particularmente nas últimas semanas.

No Brasil, a doença sempre foi mais frequente na região sudeste, associado ao desmatamento acelerado da Mata Atlântica, ocupações urbanas em áreas de matas como condomínios e criação de equídeos junto à bovinos, propiciando repasto sanguíneo abundante para os carrapatos do gênero Amblyomma.
Conceito, agente etiológico e vetores
Segundo a Dra. Aline Almeida Bentes, infectologista pediatra e professora da Universidade Federal de Minas Gerais (UFMG), a febre maculosa brasileira é uma zoonose causada pela bactéria do gênero Rickettsia sp., sobretudo pela R. rickettsii (bactéria mais letal dos tipos de febre maculosa), cocobacilo pequeno (0,1 a 0,3 µm), gram-negativo e obrigatoriamente intracelular.
No entanto, outras espécies de riquétsias têm sido detectadas em pacientes com febre maculosa, como é o caso da R. parkeri (casos geralmente mais brandos).
Além do Brasil, as bactérias do gênero Rickettsia sp. são encontradas em vários outros locais do mundo, sendo que em cada região a doença recebe um nome e possui uma espécie causadora principal:
- Estados Unidos – febre maculosa das Montanhas Rochosas (Rocky Mountain Spotted Fever – RMSF) – Rickettsia rickettsii;
- Colômbia – febre manchada de Tobia (vale montanhoso colombiano) – Rickettsia rickettsii;
- Rússia – tifo siberiano ou febre de Astrakhan (região norte do Mar Cáspio) – R. conorii caspiae;
- África – febre africana da picada do carrapato (R. africae);
- Países do Mediterrâneo – febre de boutonneuse (Boutonneuse fever) – R. conorii.
A patologia é classificada sindromicamente como uma Doença Infecciosa Febril Aguda, transmitida por carrapatos, que pode cursar com formas leves e atípicas até formas graves com elevada taxa de letalidade. Nesse sentido, ela faz diagnósticos diferenciais com, por exemplo: leptospirose; dengue; hepatite viral e salmonelose.
Transmissão da febre maculosa
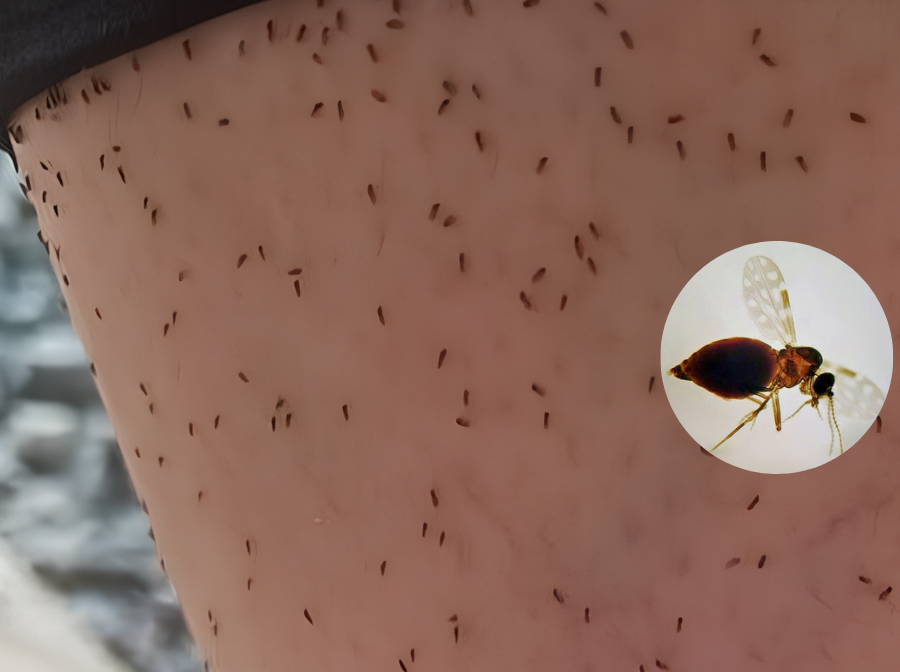
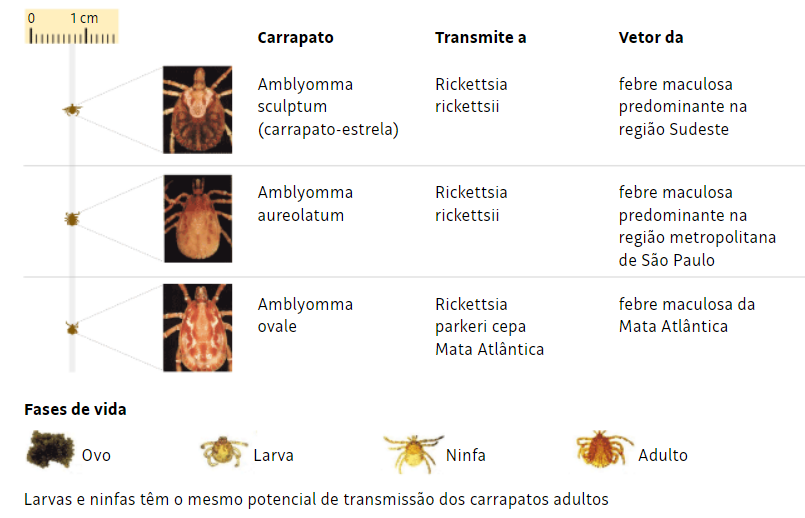
Os principais vetores e reservatórios são os carrapatos do gênero Amblyomma sp., como: A. sculptum (A. cajennense) – popularmente conhecido como carrapato-estrela, A. aureolatum e A. ovale. Destaca-se que tais carrapatos também podem ser reservatórios de protozoários como Babesia (causador da babesiose) e Rangelia (causadora de doença que acomete sobretudo cães, a rangeliose); bactérias como Ehrlichia canis, Anaplasma (anaplasmose canina) e a Borrelia burgdorferi, que causa a doença de Lyme. Aliás, qualquer espécie de carrapato pode ser um reservatório de riquétsias.

Outros reservatórios para os carrapatos com riquétsias incluem equídeos (cavalo, pônei, asno e burro), capivaras (estas, quando picadas por carrapatos infectados, propagam a contaminação para carrapatos sem a bactéria), gambás e cães.
Sinais e sintomas da febre maculosa brasileira
Em primeiro lugar, o profissional de saúde deve estar atento aos pacientes com quadro clínico febril abrupto que tenham contato com:
- áreas de mata;
- parques ecológicos;
- pesqueiros;
- floresta;
- roças e fazendas;
- condomínios horizontais;
- animais que são reservatórios – por exemplo, cavalos e capivaras;
- carrapatos entre 2 e 14 dias antes do início da febre (período de incubação do cocobacilo).
Assim sendo, a febre maculosa brasileira se manifesta normalmente com os seguintes sinais e sintomas:
- febre moderada a alta (>38ºC) com calafrios;
- astenia e hiporexia progressiva;
- mialgia;
- náusea;
- vômitos;
- cefaleia;
- congestão e hiperemia conjuntival (como pode ocorrer no sarampo e Kawasaki);
- exantema maculopapular não pruriginoso – que se inicia entre o segundo e sexto dia do início da doença, acometendo inicialmente punhos, tornozelos, palmas das mãos e plantas dos pés, e depois por todo o corpo. Ou seja, tem progressão centrípeta das extremidades para o tronco. Este exantema está presente em 50-80% dos casos.
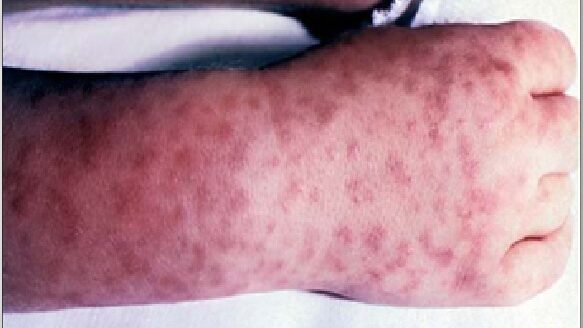

Principalmente, atente-se aos sinais e sintomas de alerta da febre maculosa, que representam indicações de internação:
- icterícia;
- hepatoesplenomegalia;
- edema de membros inferiores;
- oligúria e insuficiência renal aguda;
- dor abdominal intensa;
- edema pulmonar;
- derrame pleural;
- petéquias, equimoses e sufusões hemorrágicas (máculas que não desaparecem com a pressão) – geralmente surgem após o 3º dia de sintomas;
- manifestações neurológicas – pode causar quadros clínicos de meningoencefalite;
- áreas de necrose de extremidades, com possíveis indicações de amputações.
Nesse sentido, identificar precocemente o quadro clínico é fator decisivo para a implementação do tratamento precoce e evitar a mortalidade.
Diagnóstico da febre maculosa
Não se deve aguardar resultados dos exames diagnósticos da febre maculosa para iniciar o tratamento (a maioria dos óbitos ocorre entre o 5º e o 10º dia).
Em síntese, a confirmação do diagnóstico de febre maculosa se dá através de questionamentos precisos ao paciente sobre possíveis contatos recentes com áreas de transmissão da febre maculosa. Dessa forma, a presença de sintomas inespecíficos associada a esses contatos é o indicativo não só da realização de exames de confirmação como também do início da antibioticoterapia empírica.
Assim sendo, o método sorológico mais utilizado para o diagnóstico consiste na imunofluorescência indireta (IFI), que normalmente traz resultado positivo entre o 7º e 10º dia do início dos sintomas. No entanto, é possível que haja falsos positivos, uma vez que os anticorpos do tipo IgM podem apresentar reação cruzada com outras doenças como dengue e leptospirose. Nesse sentido, os anticorpos IgG são os mais específicos.
A fim de de confirmar o diagnóstico, faz-se necessário realizar duas coletas, sendo a primeira nos primeiros dias do quadro clínico e a segunda entre 14 e 21 dias da primeira. Então, caso houver aumento de 4x na titulação dos anticorpos, dá-se o diagnóstico. Além disso, outros métodos diagnósticos são:
- imuno-histoquímica das lesões de pele;
- reação em cadeia da polimerase (PCR) para genes do cocobacilo;
- cultura para R. rickettsii e R. parkeri (exige laboratórios com nível de biossegurança 3).
Alterações laboratoriais
De forma mais recorrente, pode-se encontrar tais alterações:
- hemograma – anemia (em menos de 30% dos casos), leucocitose e plaquetopenia;
- PCR aumentada.
Aliás, em casos graves, pode-se evidenciar:
- hiponatremia;
- aumento do LDH e CPK por rabdomiólise;
- aumento de ureia e creatinina e alterações do exame de urina;
- distúrbios hemorrágicos com alterações do TTPa, tempo e atividade de protrombina;
- aumento das aminotransferases e das bilirrubinas proporcionalmente à gravidade;
- líquor com pleocitose linfocítica moderada, hiperproteinorraquia e hipoglicorraquia. Assim como as hemoculturas, a cultura de líquor se mantém negativa;
- instabilidade hemodinâmica – choque hipovolêmico;
- radiografia ou tomografia de tórax com alterações: edema, hemorragias, pneumonia ou Síndrome da Angústia Respiratória Aguda – SARA.
Prevenção da febre maculosa
Com toda a certeza, a prevenção da febre maculosa requer orientações precisas aos pacientes. Por exemplo, ao passear por áreas de mata, floresta, parques ecológicos, roça, evitar caminhar em locais com grama ou vegetação alta. E sempre que passear nestes locais ou andar à cavalo fazer o uso de:
- repelentes;
- camisetas de cor clara com mangas compridas;
- calças;
- botas.
Do mesmo modo, os pacientes também devem ser instruídos a realizar uma inspeção a cada 3-4 horas, procurando carrapatos, para evitar que eles permaneçam muito tempo no corpo em repasto sanguíneo.
Caso se encontre carrapatos, retire-os através de uma pinça, sem apertá-los ou esmagá-los. Além disso, higienize a área da picada com água e sabão ou álcool.
Tratamento da febre maculosa
O tratamento antimicrobiano da febre maculosa deve ser iniciado assim que houver suspeita clínica.
A droga de escolha é a doxiciclina, dada a sua eficácia comprovada contra riquétsias. Ao propósito, a doxiciclina é uma das principais drogas da classe das tetraciclinas, as quais atuam nos ribossomos (ligação reversível à subunidade 30S) bacterianos, impedindo a síntese proteica (ação bacteriostática). Outrossim, a doxiciclina ainda é a primeira escolha em casos graves de febre maculosa em crianças, dada a alta letalidade da doença.

Conforme orientam os protocolos, a dose preconizada de doxiciclina é de 100 mg VO ou EV de 12/12 horas – manter por 3 dias após o término da febre.
Como segunda escolha, pode-se utilizar para tratamento o cloranfenicol na dose de 1 g EV de 6/6 horas até melhora do quadro clínico geral e manter por mais de 7 dias, com a dose de 500 mg VO de 6/6 horas. Aliás, em casos que não exigem internação, pode-se iniciar com a opção de 500 mg VO de 6/6 horas, manter por 3 dias após o término da febre.
Além disso, casos com indicação de internação devem receber hidratação endovenosa com reposição de sódio, potássio e magnésio, se necessário.
Por fim, utilizar sintomáticos para a febre, dor, náuseas e vômitos, bem como um fármaco para a proteção gástrica (por exemplo, omeprazol ou pantoprazol).
Prognóstico da doença
De fato, o prognóstico da febre maculosa é variável, dependendo do momento de início do tratamento.
Assim sendo, em casos onde o diagnóstico e o início do tratamento são tardios, a letalidade da doença é alta, podendo chegar a 40% (taxa semelhante ao ebola – 50 a 90%).
Por outro lado, o tratamento precoce, iniciado nos primeiros dias de sintomas, pode reduzir a letalidade para menos de 5%.
Notificação obrigatória
No Brasil, a febre maculosa é uma doença de notificação compulsória por meio do preenchimento da Ficha de Investigação endereçada ao Sistema de Informação de Agravos de Notificação – SINAN – diante de quaisquer quadros suspeitos.
Além disso, é necessário realizar uma busca ativa para identificar a fonte dos carrapatos, a fim de interromper a transmissão.
Acima de tudo, vale reforçar que o número de casos aumenta à medida que há maior contato entre seres humanos e os vetores da doença, em decorrência do avanço das áreas urbanas para regiões com mata e da presença de roedores e carrapatos nas áreas urbanas.
Ademais, destaca-se que as áreas mais afetadas são as regiões Sudeste e Sul, especialmente os estados de São Paulo, Minas Gerais, Rio de Janeiro, Espírito Santo e Paraná.
Pesquisas futuras e desafios
O controle da febre maculosa é um grande desafio, devido à complexidade do ciclo de transmissão da doença e à dificuldade de diagnóstico precoce.
Pesquisas futuras devem se concentrar em estratégias de controle dos vetores e reservatórios da doença, bem como no desenvolvimento de novos testes diagnósticos mais sensíveis e específicos.
Além disso, é fundamental que se invista em educação em saúde, para que a população esteja alerta sobre os riscos da doença e possa adotar medidas preventivas adequadas.
Conclusão
A febre maculosa é uma doença grave e potencialmente fatal, mas pode ser prevenida e tratada de forma eficaz se detectada precocemente.
Portanto, é essencial que os profissionais de saúde estejam atentos aos sinais e sintomas da doença e que sejam capazes de fazer um diagnóstico preciso e iniciar o tratamento antibacteriano o mais rápido possível. Aliás, a educação em saúde é uma ferramenta fundamental na luta contra a febre maculosa.
O app Blackbook te ajuda a se manter por dentro das últimas informações clínicas, tornando mais fácil do que nunca o acesso ao conhecimento médico confiável. Confira o conteúdo sobre febre maculosa no app Blackbook.


Médico pela Universidade Federal do Amazonas com coeficiente médio de 9.1614. Pós-graduação em Psiquiatria – Faculdade Única (nota máxima MEC). Pós-graduação em Neurologia e Neurociências – Duke University. Pós-graduação em Medicina Legal e Perícia Médica Judicial – Instituto Pensar. Pós-graduação em Ortopedia e Traumatologia – WREducacional. Formação em Medicina do Trabalho e Saúde Ocupacional – UP Cursos. Ampla atuação em Perícias Médicas Judiciais pelo JEF de Campinas/SP e Americana/SP.